Рубцовая алопеция. Что скрывается за выпадением волос?
Выпадение волос — проблема, с которой люди сталкиваются в разном возрасте и по разным причинам. Важно помнить, что оно может быть проявлением тяжёлых аутоиммунных заболеваний.
АНАСТАСИЯ РОМАШКИНА, к. м. н., врач-дерматокосметолог, косметолог, трихолог, физиотерапевт, главный врач клиники дерматологии и косметологии Chistotel, сертифицированный тренер по аппаратным и инъекционным методикам, Россия
В практике косметологического и дерматологического приёма мы часто сталкиваемся с различными проявлениями выпадения волос — от очаговой до диффузной алопеции. Причин, приводящих к выпадению, много:
-
повышенное содержание андрогенов в тканях организма или повышенная чувствительность к ним специфических рецепторов;
-
резкое изменение гормонального фона и соматического состояния организма (наиболее частый случай — период беременности и лактации);
-
приём лекарственных препаратов (цитостатики, гормоны, ретиноиды, антипаркинсонические средства, бета-адреноблокаторы, антикоагулянты, противосудорожные препараты, блокаторы Н2-рецепторов);
-
инфекционные заболевания (коронавирусная инфекция, грипп, малярия, инфекционный мононуклеоз, пневмония, бруцеллёз, брюшной тиф, туберкулёз, сифилис и т. д.);
-
дефицит нутриентов (железа, цинка, хрома, селена и белкового питания);
-
синдром мальабсорбции;
-
гиперчувствительная энтеропатия;
-
дефицит витамина B12;
-
эндокринные нарушения (гипертиреоидизм, гипотиреоидизм);
-
стресс;
-
псориаз;
-
красный плоский лишай;
-
красная волчанка;
-
очаговая склеродермия и др. [1, 2].
По одной из классификаций алопеции подразделяются на рубцовые и нерубцовые. Рубцовой алопецией называют невозвратную (стойкую) потерю волос, которая клинически проявляется отсутствием устьев волосяных фолликул. Гистологически выявляют облитерацию волосяных фолликул, а в финальной стадии наблюдается замещение волосяного фолликула фиброзной тканью. При появлении рубцовых алопеций необходимо обратить внимание, что они могут быть проявлением таких аутоиммунных заболеваний, как дискоидная красная волчанка, очаговая склеродермия и красный плоский лишай. Особенностью данных проявлений является своевременно поставленный диагноз, необходимость детального обследования, исключение системности процесса в случае красной волчанки и невозможность запустить рост волос в связи с выраженной атрофией кожи.
РУБЦОВАЯ АЛОПЕЦИЯ ПРИ ДИСКОИДНОЙ КРАСНОЙ ВОЛЧАНКЕ
Красная волчанка — мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, поражающее различные органы и системы и имеющее широкий спектр клинических проявлений [2]. Красная волчанка подразделяется на две формы: дискоидную (кожную) и системную. Заболеваемость кожными формами красной волчанки составляет 3,0–4,2 случая на 100 тысяч человек в год, при этом больные с дискоидной красной волчанкой составляют 70–80 %. Начало заболевания чаще всего отмечается в возрасте от 20 до 40 лет, женщины болеют чаще мужчин [3].
Особенностью поражения волосистой части головы при дискоидной красной волчанке является эритема различной формы с шелушением на поверхности, по разрешении которой остаётся рубцовая атрофия, телеангиэктазии и участки гипо- и гиперпигментации. Зона рубцовой алопеции формируется в центре очагов, характерно присутствие участков с сохранившимися волосами в очагах облысения (рис. 1) [3–5].
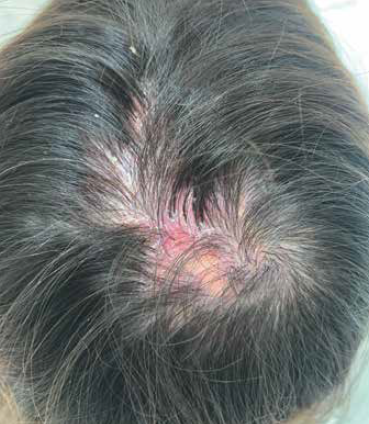
РИС. 1. ПАЦИЕНТКА Т., 42 ГОДА. ДИСКОИДНАЯ КРАСНАЯ ВОЛЧАНКА С ПОРАЖЕНИЕМ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ.
При проведении дифференциальной диагностики с другими видами рубцовых алопеций необходимо обращать внимание на обязательное поражение кожи лица и/или тела при дискоидной красной волчанке. Дискоидная красная волчанка характеризуется триадой симптомов: эритемой, гиперкератозом и атрофией. Очаги могут быть локализованными (с поражением преимущественно области лица (скулы, щёки и крылья носа), ушных раковин, волосистой части головы) или распространёнными (грудь, спина, верхние конечности). Начинается заболевание с пятен розового цвета, которые медленно увеличиваются в размерах, инфильтрируются и превращаются в возвышающиеся бляшки, на поверхности которых формируются телеангиоэктазии, фолликулярный, а затем — сплошной гиперкератоз. Чешуйки трудно отделяются, при их поскабливании ощущается болезненность, на обратной стороне снятой чешуйки — роговые шипики (симптом Бенье — Мещерского). Элементы разрешаются с формированием атрофии [3, 4].
Патоморфологические изменения при дискоидной красной волчанке характеризуются изменением эпидермиса в виде гиперкератоза, усиливающегося в области устьев волосяных фолликулов и потовых желёз, атрофии, вакуольной дегенерации базального слоя, утолщения базальной мембраны. В дерме отмечается отёк и расширение сосудов сосочкового слоя, образование преимущественно лимфоцитарных инфильтратов вокруг сосудов и придатков кожи, базофильная дегенерация коллагена, отложения муцина. Вероятность развития системной красной волчанки составляет около 20 % — при распространённых формах хронической красной волчанки и не более 5 % — при локализованной дискоидной красной волчанке [3].
С целью исключения системной красной волчанки пациентам проводят обязательное обследование:
-
общий (клинический) анализ крови;
-
общий (клинический) и развёрнутый анализ мочи;
-
биохимический анализ крови с определением аланинаминотрансферазы, аспартатаминотрансферазы, γ-глютамилтранспептидазы, щелочной фосфатазы, мочевины, креатинина, С-реактивного белка;
-
иммунологические тесты: на антинуклеарные антитела — ANA (при положительном результате исследуются антитела к экстрагируемому ядерному антигену — ENA и к двухцепочечной ДНК — анти-dsDNA), антитела к нуклеопротеинам — анти-Ro/SS-A и анти-La/SS-B, антифосфолипидные антитела (методом иммуноферментного анализа), реакция преципитации с кардиолипиновым антигеном — VDRL;
-
гистологическое исследование (при необходимости);
-
дерматоскопия (при необходимости дифференциальной диагностики);
-
консультация врача-ревматолога (при необходимости исключения диагноза «системная красная волчанка»).
РУБЦОВАЯ АЛОПЕЦИЯ ПРИ КРАСНОМ ПЛОСКОМ ЛИШАЕ
Красный плоский лишай (КПЛ) — хроническое воспалительное заболевание кожи и слизистых оболочек, реже поражающее ногти и волосы, типичными элементами которого являются папулы [6–8]. Наиболее часто КПЛ встречается у людей в возрасте от 30 до 60 лет. На долю женщин приходится 60–75 % больных КПЛ с поражением слизистой оболочки полости рта и около 50 % больных с поражением кожи [6–8].
Поражение волосистой части головы встречается при атрофической форме КПЛ. Атрофическая форма отличается исходом высыпных элементов в атрофию. Поражение кожи чаще наблюдается на голове, туловище, в подмышечных впадинах и на половых органах. Высыпания немногочисленны, состоят из типичных узелков и атрофических пятен с лиловой и желтовато-бурой окраской. При их слиянии образуются синевато-буроватые атрофические бляшки размером от 1 до 2–3 см [6–8]. Поражение волосистой части головы встречается у взрослых, чаще у женщин, обычно начинается в 40– 50 лет. Чаще поражение локализуется в затылочной области, но могут быть поражены и другие зоны. Могут параллельно наблюдаться поражения кожи, ногтевых пластин, слизистых. Чаще всего заболевание медленно прогрессирует. Пациент предъявляет жалобы на потерю волос в виде одиночных или множественных очагов, сгруппированных или диффузно расположенных по всей голове, активное выпадение стержней волос, зуд, жжение, боль, чувствительность. При осмотре выявляется отсутствие устьев волосяных фолликул, по краям поражённых участков — перифолликулярная эритема и шелушение, центр участков — гладкий с отсутствием признаком воспаления, в поражённых участках могут оставаться единичные волосы (рис. 2) [6–8].
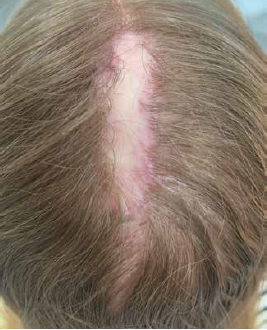
РИС. 2. ПАЦИЕНТКА П., 40 ЛЕТ. КРАСНЫЙ ПЛОСКИЙ ЛИШАЙ С ПОРАЖЕНИЕМ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ.
При дерматоскопии в активной стадии определяется перифолликулярное шелушение — чешуйки охватывают волосяной стержень на 2–3 мм от поверхности кожи; волосяные муфты по длине волос; вытянутые линии кровеносных сосудов; фиолетовые зоны. В неактивной стадии выявляются большие белые точки, белые зоны, молочно-красные зоны («клубничное мороженое»), пучковые волосы [6–8].
Обследование при поражениях волосистой части головы при красном плоском лишае:
-
общий (клинический) анализ крови;
-
биохимический анализ крови (АЛТ, АСТ, общий билирубин, триглицериды, холестерин, общий белок);
-
общий (клинический) анализ мочи;
-
гистологическое исследование (при необходимости).
РУБЦОВАЯ АЛОПЕЦИЯ ПРИ ЛОКАЛИЗОВАННОЙ СКЛЕРОДЕРМИИ
Локализованная склеродермия — хроническое заболевание соединительной ткани, которое характеризуется появлением на различных участках тела очагов локального воспаления (эритемы, отёка) с последующим формированием в них склероза и/или атрофии кожи и подлежащих тканей [9–11].
Поражение кожи волосистой части головы характерно для линейного варианта склеродермии — форма «удар саблей». Она характеризуется появлением одного или двух очагов пигментации или атрофии, которые распространяются на область волосистой части головы. Поражение может быть различной глубины, от атрофии кожи до мышц. Волосяные фолликулы в области очага отсутствуют. При данной локализации процесса поражение кожи и конечностей происходит в единичных случаях и расценивается как наличие у пациента одновременно нескольких вариантов очаговой склеродермии [9–11].
С целью определения активности процесса рекомендуется обследование:
-
общий (клинический) анализ крови с лейкоцитарной формулой + СОЭ;
-
биохимический анализ крови (общий белок, глюкоза, креатинин, билирубин общий, билирубин прямой, АСТ, АЛТ, ГГТП, ЛДГ, гамма-глобулин, инсулин, глюкоза, гликированный гемоглобин, железо, ферритин);
-
С-реактивный белок, ревматоидный фактор, АСЛ О;
-
капилляроскопия;
-
витамины D, В9 и В12;
-
ТТГ, Т4св, Т3св, антитела к ТПО;
-
АНФ, Scl-70, АЦА;
-
антитела класса М, G (IgM, IgG) к Borrelia burgdorferi;
-
гистологическое исследование (при необходимости);
-
МРТ головы (при локализации очагов в области головы).
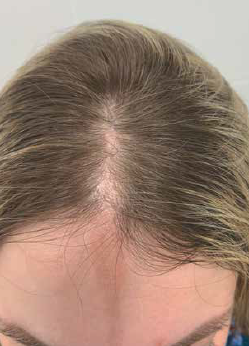
РИС. 3. ПАЦИЕНТКА К., 38 ЛЕТ. ЛОКАЛИЗОВАННАЯ СКЛЕРОДЕРМИЯ ПО ТИПУ «УДАР САБЛЕЙ» С ПОРАЖЕНИЕМ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ.
ВЫВОД
Рубцовые алопеции являются достаточно редкими — 3–7 % трихологических и дерматологических консультаций. Однако необходимо помнить, что они могут быть проявлением тяжёлых аутоиммунных заболеваний, необратимы, причины их появления часто неизвестны, а возможности терапии ограничены.
Источники:
- Баткаев Э. А., Галлямова Ю. А., Хассан Аль-Хадж Халед. Диффузная алопе-ция. Методическое пособие. М., 2010.
- Lee S., Lee H. et al. Comorbidities in alopecia areata: A systematic review and me-ta-analysis // J Am Acad Dermatol. 2019; Feb; 80(2): 466–477.
- Bolduc C., Sperling L. C., Shapiro J. Primary cicatricial alopecia: Lymphocytic prima-ry cicatricial alopecias, including chronic cutaneous lupus erythematosus, lichen planopilaris, frontal fibrosing alopecia, and Graham-Little syndrome // J Am Acad Dermatol. 2016; Dec; 75(6): 1081–1099.
- Красная волчанка. Клинические рекомендации. М., 2020.
- Lueangarun S., Subpayasarn U., Tempark T. Distinctive lupus panniculitis of scalp with linear alopecia along Blaschko's lines: a review of the literature // Int J Dermatol. 2019; Feb; 58(2): 144–150.
- Олисова О. Ю., Чикин В. В., Минеева А. А. Федеральные клинические рекомендации по ведению больных красным плоским лишаем. М., 2015.
- Iorizzo M., Tosti A. et al. Isolated nail lichen planus: An expert consensus on treatment of the classical form // J Am Acad Dermatol. 2020; Dec; 83(6): 1717–1723. 8. Karolina L. S., Kerkemeyer et al. Frontal fibrosing alopecia // Clin Dermatol. 2021; Mar-Apr; 39(2): 183–193.
- Волнухин В. А. Федеральные клинические рекомендации по ведению боль-ных локализованной склеродермией. М., 2015.
- Skorochod R., Nesher G., Gronovich Y. Management Options for Linear Sclero-derma ("En Coup de Sabre") // Dermatol Surg. 2022; Oct 1;48(10): 1038–1045.
- Martins M. V., Azevedo I. et al. Linear scleroderma en coup de sabre — a differ-ent clinical presentation // Acta Reumatol Port. 2021; Jan-Mar;46(1): 72–76.



 Сайт может содержать материалы, предназначенные для лиц старше 18 лет
Сайт может содержать материалы, предназначенные для лиц старше 18 лет
