ОБОГАЩЕННАЯ ТРОМБОЦИТАМИ ПЛАЗМА: новые способы применения и методы лечения
Широкое применение терапии обогащенной тромбоцитами плазмой сдерживается отсутствием четкого понимания механизма ее действия, а также стандартов получения и применения PRP-препаратов. Перед вами — обзор научной литературы, проливающий свет на эти аспекты. Он позволяет оценить богатство возможностей метода, открывающихся перед врачами, и в частности косметологами*.
П. Ивертс (P. Everts), отдел исследований и разработок, Gulf Coast Biologics, Форт-Майерс, США
К. Ониси (K. Onishi), отделение физиотерапии и реабилитации, медицинский центр Питтсбургского университета, Питтсбург, США
П. Джайярам (P. Jayaram), отделение физиотерапии и реабилитации, медицинский колледж Бейлор, Хьюстон, США
Ж. Ф. Лана (J. F. Lana), Институт изучения кости и хряща, Индайятуба, Сан-Паулу, Бразилия
К. Мотнер (K. Mautner), Центр спортивной медицины и первой помощи в спорте, университет Эмори, Атланта, США
Аутологичная обогащенная тромбоцитами плазма (platelet-rich plasma — PRP) представляет собой обработанную жидкую фракцию аутологичной периферийной крови с концентрацией тромбоцитов выше исходной. Уже более 30 лет PRP-терапию используют по различным показаниям — в частности, значительный интерес вызывают возможности аутологичной PRP-терапии в восстановительной медицине.
Однако ее эффект не всегда устойчив, к тому же новые открытия ставят под сомнение целесообразность применения стандартной PRP-терапии. Причиной может быть существование множества разных коммерческих систем получения PRP и PRP-подобных препаратов. Эти системы различаются объемом получаемой PRP и протоколами приготовления, что приводит к различиям в свойствах и биологическом составе готовой PRP. Кроме того, cвой вклад в неоднозначность клинических результатов вносит отсутствие единых стандартов протоколов получения PRP и достаточной информации по составу применяемых препаратов.
Основная причина интереса к PRP заключается в наличии в ней тромбоцитарных факторов роста (platelet growth factors — PGF) и присущих им функциях (табл. 1).
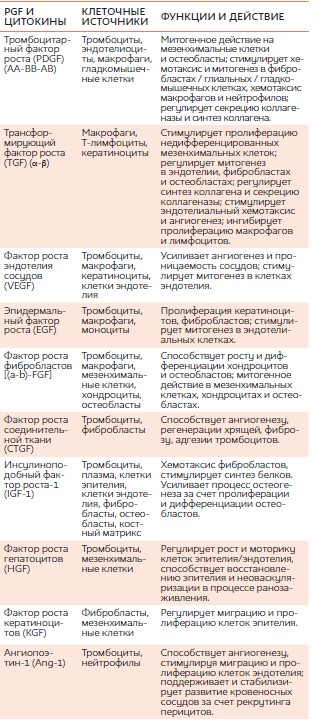
ТАБЛ. 1. Некоторые факторы роста и тромбоцитарные цитокины и их клетки-источники, содержащиеся в обогащенной тромбоцитами плазме.
ПРИНЦИПИАЛЬНЫЕ ОСНОВЫ КЛИНИЧЕСКИХ МЕТОДОВ ТЕРАПИИ ОБОГАЩЕННОЙ ТРОМБОЦИТАМИ ПЛАЗМОЙ
Научное обоснование PRP-терапии состоит в том, что инъекция концентрата тромбоцитов в месте повреждения тканей может запустить процесс их восстановления за счет высвобождения множества биологически активных факторов (факторов роста, цитокинов, лизосом) и адгезивных белков, отвечающих за запуск процесса гемостаза, синтез соединительной ткани и реваскуляризацию.
В числе основных преимуществ PRP — безопасность и современные высокотехнологичные методы изготовления биопрепаратов, обусловливающие широту их возможного применения. Что особенно важно, PRP — это аутологичный продукт без известных побочных эффектов, в отличие от широко распространенных кортикостероидов, также используемых в противовоспалительных целях.
Однако на данный момент нет четких предписаний относительно состава и рецептуры инъекционных препаратов PRP; разные препараты существенно различаются по содержанию тромбоцитов и лейкоцитов, примеси эритроцитов, а также по концентрации PGF.
ПОНЯТИЕ О ДЕЙСТВУЮЩЕЙ ДОЗИРОВКЕ ТРОМБОЦИТОВ
Поскольку терапевтическое действие PRP основано на высвобождении множества различных факторов роста, участвующих в восстановлении и регенерации тканей, ра-зумно предположить, что при более высокой дозировке тромбоцитов выше и локальная концентрация высвобожденных тромбоцитарных биоактивных факторов. Однако корреляцию между числом тромбоцитов, их концентрацией и концентрацией высвобожденных тромбоцитарных биоактивных факторов роста и компонентов не всегда можно контролировать ввиду выраженных различий в исходном количестве тромбоцитов у разных пациентов.
Имеют место и различия в методах приготовления PRP. Также ряд тромбоцитарных факторов роста, участвующих в процессах восстановления тканей, уже содержится в плазменной фракции PRP, так что повышение числа тромбоцитов не влияет на регенеративный потенциал этих факторов роста.
Исследования in vitro свидетельствуют, что высокая концентрация тромбоцитарных факторов роста в ряде случаев оказывает нежелательный эффект. Это может быть связано с ограниченным количеством рецепторов клеточной мембраны. Соответственно, если уровень тромбоцитарных факторов роста слишком высок для имеющегося количества рецепторов, эти факторы роста отрицательно влияют на функции клеток.
Однако у исследований in vitro есть недостатки. Ввиду особенностей архитектуры тканей и организации клеток в любом организме идет непрерывный процесс взаимодействия между многими видами клеток. При культивировании in vitro не соблюдаются условия гомеостаза, снабжения тканей кислородом, а также отсутствуют внезапные смены состояния окружающей межклеточной среды, из-за чего результаты применения PRP in vitro сложно перенести на условия клинической практики. Данные о клиническом действии PRP в сравнении с условиями in vitro противоречивы. Graziani и соавт. обнаружили, что in vitro максимальное воздействие на пролиферацию остеобластов и фибробластов достигается при концентрации тромбоцитов в PRP в 2,5 раза выше исходной. Клинические же данные, представленные Park и соавт., указывают, что для обеспечения положительного результата после спондилодеза требуется более чем пятикратное увеличение содержания тромбоцитов в PRP по сравнению с исходным.
Подобные же противоречивые результаты получены и при сравнении данных о пролиферации клеток сухожилия in vitro в клинических условиях.
СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ ОБ ОБОГАЩЕННОЙ ТРОМБОЦИТАМИ ПЛАЗМЕ: «КЛИНИЧЕСКАЯ PRP»
За последние десять лет протоколы лечения PRP очень сильно усовершенствовались. Благодаря экспериментальным и клиническим исследованиям мы лучше поняли физиологию тромбоцитов и других компонентов живой клетки. Более того, эффективность PRP-биотехнологий во многих областях медицины, в том числе в дерматологии и пластической хирургии, подтверждена несколькими систематическими обзорами, метаанализами и рандомизированными контролируемыми испытаниями высокого уровня.
В настоящее время PRP характеризуется абсолютной концентрацией тромбоцитов; это переход на новый уровень по сравнению с первоначальным определением PRP как плазмы, в которой концентрация тромбоцитов просто выше исходного уровня. Теперь считается, что минимальная концентрация тромбоцитов должна составлять более 1 × 106 /мкл, что примерно в пять раз выше исходного значения. В подробном обзоре Fadadu и соавт. рассмотрено 33 системы и протокола, задействующих PRP. В некоторых из этих систем готовые составы с PRP содержали меньше тромбоцитов, чем цельная кровь. По данным исследователей, после однократного центрифугирования содержание тромбоцитов в PRP повысилось всего на 0,52. Система же с двойным центрифугированием позволила добиться наиболее высокой концентрации тромбоцитов (1,6 × 106 /мкл).
Очевидно, что исследования in vitro и на животных неидеальны для успешного переноса в клиническую практику. Пока не достигнут консенсус по стандартизации составов и приготовления PRP, следует придерживаться клинической формулы PRP, обеспечивающей достаточно высокий уровень восстановления тканей и улучшение клинических результатов.
КЛИНИЧЕСКАЯ ФОРМУЛА ОБОГАЩЕННОЙ ТРОМБОЦИТАМИ ПЛАЗМЫ
В настоящее время эффективная клиническая PRP (C-PRP) описана как сложный набор различных аутологичных клеток в небольшом объеме плазмы, получаемой из фракции периферийной крови после центрифугирования. Поскольку фракции крови имеют разную клеточную плотность (тромбоциты — самую низкую), PRP и ее нетромбоцитарные компоненты можно получить после центрифугирования из концентрирующего устройства, как показано на рис. 1.
Чтобы добиться хороших клинических результатов, C-PRP должна отвечать определенным требованиям (т. е. соответствие виду тканей, достаточная концентрация тромбоцитов, минимальная примесь эритроцитов, добавление или устранение определенных типов лейкоцитов). Эти качества C-PRP в сочетании с выявлением действия разных тромбоцитарных факторов роста, белковых фракций, цитокинов и хемокинов позволяют лучше понимать фундаментальные механизмы восстановления тканей, включающие митогенез, ангиогенез, хемотаксис и формирование внеклеточного матрикса.
КОНЦЕНТРАЦИЯ ТРОМБОЦИТОВ
Чтобы оказывать лечебное действие, C-PRP должна содержать клиническую дозу сконцентрированных тромбоцитов. Они должны стимулировать пролиферацию клеток, синтез мезенхимных и нейротропных факторов; способствовать хемотаксической миграции клеток, а также стимулировать иммуномодулирующие процессы, что показано на рис. 2.
Чтобы значительно усилить ангиогенную реакцию и стимулировать пролиферацию и миграцию клеток, C-PRP должна содержать не менее 7,5 × 109 тромбоцитов в 5 мл PRP-препарата.


РИС. 1. Разделение по уровням клеточной плотности после двойного центрифугирования. После первого центрифугирования компоненты цельной крови распределяются по двум базовым уровням — плазменная суспензия (бедная тромбоцитами) и слой эритроцитов. По завершении второго этапа центрифугирования получается необходимый объем PRP для последующего использования у пациентов (А). Увеличенная часть рисунка (Б) показывает в области дна емкости структурированный многокомпонентный слой лейкоцитарной пленки (синие линии) с высоким содержанием тромбоцитов, моноцитов, лимфоцитов (по градиенту плотности). В данном случае, следуя протоколу изготовления бедной нейтрофилами C-PRP, можно получить препарат с минимальным содержанием нейтрофилов (менее 0,3%) и эритроцитов (менее 0,1%).
Помимо концентрации тромбоцитов, влияние PRP на активность клеток, по-видимому, зависит в значительной мере и от времени экспозиции. Soffer и соавт. обнаружили, что при кратковременном воздействии человеческого тромбоцитарного лизата усиливается пролиферация костных клеток и хемотаксис. Длительное же воздействие PRP приводит к снижению активности щелочной фосфатазы и ослаблению формирования минерального вещества. мотаксис. Длительное же воздействие PRP приводит к снижению активности щелочной фосфатазы и ослаблению формирования минерального вещества.
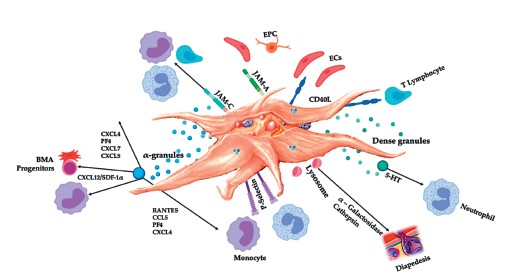
РИС. 2. Активированные тромбоциты, высвобождающие факторы роста, и молекулы адгезии участвуют в самых разных клеточных взаимодействиях: это хемотаксис, адгезия, миграция, дифференциация клеток; также их наличие является условием иммуномодулирующей активности. Такие тромбоцитарно-клеточные взаимодействия являются частью процессов ангиогенеза и воспаления, в конечном итоге стимулируя процессы восстановления тканей. Сокращения: ВМА — аспират костного мозга; ЕРС — эндотелиальные клетки-предшественники; ЕС — клетки эндотелия; 5-НТ — серотонин; RANTES — (экспрессируемый и предположительно секретируемый нормальными Т-клетками при активации); JAM — узловые молекулы адгезии; CD40L — лиганд кластера дифференциации 40; SDF-1α — стромальный клеточный фактор 1 альфа; CXCL — хемокиновый лиганд (мотив С-Х-С); PF4 — тромбоцитарный фактор 4. Подготовлено на основе: Everts et al.
ВРЕДОНОСНЫЕ ЭРИТРОЦИТЫ
Обычно жизненный цикл эритроцита составляет порядка 120 часов. Под воздействием посторонних сил (например, при заборе цельной крови, иммуновоспалительных процессах, оксидативном стрессе или несоблюдении надлежащих протоколов по концентрации PRP) возможно повреждение эритроцитов в образцах PRP. Вследствие этого разрушается клеточная мембрана эритроцитов и высвобождается токсичный гемоглобин, определяемый в этом случае как неплазматический гемоглобин, гемин и железо.
Неплазматический гемоглобин и продукты его распада (гем и железо) оказывают неблагоприятное, цитотоксическое действие на ткани, вызывая оксидативный стресс, потерю оксида азота, активацию воспалительных процессов и иммуносупрессию. Все это приводит к нарушениям микроциркуляции, локальному спазму сосудов и их повреждению, а также выраженному воспалению тканей. Важнее всего то, что, когда C-PRP с примесью эритроцитов поступает к тканям, она вызывает локальную реакцию под названием эриптоз, в результате которой высвобождается мощный цитокин — фактор ингибирования миграции макрофагов. Этот цитокин замедляет миграцию моноцитов и макрофагов. Он формирует выраженные провоспалительные сигналы окружающим тканям, подавляющие миграцию стволовых клеток и пролиферацию фибробластов, а также вызывающие сильную локальную клеточную дисфункцию.
В свете вышесказанного важно ограничивать примесь эритроцитов в препаратах PRP. При правильно выполненном центрифугировании и обработке C-PRP количество эритроцитов обычно снижается, а то и сводится к нулю, что позволяет избежать нежелательных последствий гемолиза и эриптоза.
ЛЕЙКОЦИТЫ В C-PRP
Присутствие в составе препаратов PRP лейкоцитов зависит от оборудования и протокола производства препаратов. В специализированных устройствах для приготовления изолированной плазмы лейкоциты устраняются полностью. Если PRP готовят из цельной крови, в лейкоцитарной пленке лейкоциты содержатся в высокой концентрации. Лейкоциты сильно влияют на биологию протекания острых и хронических заболеваний тканей, поскольку обладают иммунным защитным действием. Следовательно, присутствие определенных лейкоцитов в C-PRP может оказывать значительное влияние на клетки и ткани. Точнее говоря, разные системы послойного приготовления PRP используют разные протоколы, поэтому и количество нейтрофилов, лимфоцитов и моноцитов в PRP получается разным. Эозинофилы и базофилы в препаратах PRP не обнаруживаются, так как их клеточная мембрана слишком хрупка и не выдерживает процесса центрифугирования.
НЕЙТРОФИЛЫ
Нейтрофилы — наиболее многочисленный вид лейкоцитов, участвующий во многих процессах заживления: вместе с антибактериальными белками, содержащимися в тромбоцитах, они формируют плотные барь-еры против патогенов.
Желательность присутствия нейтрофилов определяется целями лечения при помощи С-PRP. При биологических методах лечения с помощью PRP хронических ран, а также для усиления роста или заживления костей может потребоваться повышенный уровень провоспалительной активности в тканях. Важно, что в нескольких экспериментах были выявлены дополнительные функции нейтрофилов: они также участвуют в процессах ангиогенеза и репарации тканей.
Однако нейтрофилы могут оказывать и вредное действие, поэтому в ряде случаев их не следует применять. Zhou и Wang обнаружили, что использование богатой нейтрофилами PRP может привести к увеличению количества коллагена III типа по сравнению с I типом, что усиливает фиброз и снижает прочность сухожилий. Кроме того, при участии нейтрофилов может происходить высвобождение воспалительных цитокинов и матриксных металлопротеиназ, способствующих провоспалительному и катаболическому действию на ткани, в частности разрушению коллагеновых волокон.
МОНОЦИТЫ — МУЛЬТИПОТЕНТНЫЕ ВОССТАНАВЛИВАЮЩИЕ КЛЕТКИ
В зависимости от аппаратуры, используемой для подготовки PRP, моноциты могут быть обильно представлены в препаратах PRP или отсутствовать вовсе. К сожалению, их функции и регенеративные свойства редко обсуждаются в литературе, поэтому и в описании методов изготовления или готовых составов моноцитам уделяется мало внимания.
Гипотетически, когда C-PRP, содержащая большое количество моноцитов, вводится в поврежденный участок тканей, моноциты, скорее всего, дифференцируются в макрофаги, что приводит к существенным изменениям в составе клеток.
При переходе моноцитов в макрофаги они приобретают определенный фенотип. Первый фенотип характеризуется секрецией воспалительных цитокинов (IFN-γ) с выработкой оксида азота, в результате чего формируется эффективный механизм уничтожения патогена. При этом фенотипе также вырабатывается фактор роста эндотелия сосудов и фактор роста фибробластов.
Второй фенотип — противовоспалительные клетки с высокой способностью к фагоцитозу. Макрофаг второго типа вырабатывает компоненты внеклеточного матрикса, ангио-генные и хемотаксические факторы, а также интерлейкин-10. Помимо защиты от патогенов, второй фенотип может облегчить воспалительную реакцию и способствовать восстановлению тканей.
Резонно предположить, что составы C-PRP с высокой концентрацией моноцитов и макрофагов, вероятно, лучше будут стимулировать регенерацию ткани, поскольку у них выше способности к устранению воспалений и передаче межклеточных сигналов.
СТАРЕНИЕ КЛЕТОК И ВОЗМОЖНОСТИ ОБОГАЩЕННОЙ ТРОМБОЦИТАМИ ПЛАЗМЫ
Было признано, что старение тем сильнее влияет на эффективность стволовых клеток, чем их становится меньше. В человеческом организме с возрастом также ослабевают такие характеристики стволовых клеток, как собственно «стволовость», пролиферация и дифференциация.
Wang и Nirmala пишут, что старение ослаб- ляет свойства теноцитных стволовых клеток и уменьшает количество рецепторов к факторам роста. Исследование на лошадях показало, что концентрация тромбоцитарных факторов роста выше у молодых животных. Исследователи заключили, что повышенное число рецепторов к факторам роста и их большее количество у молодых может быть причиной лучшей реакции клеток на лечение с помощью PRP, чем у более пожилых особей. Эти данные позволяют объяснить снижение (или даже полное отсутствие) эффекта лечения при помощи PRP у пожилых людей: их стволовые клетки малочисленны и «хуже качеством».
Было показано, что после инъекций PRP процесс старения хрящевой ткани можно повернуть вспять, при этом повышая стабильность хондроцитов. Jia и соавт. провели исследование фотостарения кожных фибробластов у мышей in vitro с использованием PRP и без нее, чтобы лучше понять нейтрализующее действие тромбоцитарных факторов роста в этих условиях. В группе PRP обнаружилось непосредственное воздействие на внеклеточный матрикс, повышенный синтез коллагена I типа и пониженный — металлопротеиназы. Это позволило предположить, что PRP способна компенсировать старение клеток.
В другом исследовании PRP применили к стареющим стволовым клеткам костного мозга, полученным у старых мышей. Было определено, что PRP может восстанавливать ряд функций стволовых клеток вопреки возрастным изменениям — например, их способность к пролиферации и образованию колоний, при этом нивелируя маркеры старения.
Oberlohr с коллегами подробно изучили роль старения клеток в замедлении мышечной регенерации, оценив возможности PRP как биологического инструмента стимуляции восстановления скелетных мышц. Исследователи предполагали, что применение PRP для восстановления скелетных мышц будет основано на модификации биологических факторов путем направленного воздействия на специфические клеточные маркеры SASP (секреторный фенотип, связанный с хроническим старением) и прочие факторы, способствующие проявлению фиброза.
Логично предположить, что целенаправленная борьба со старением клеток может улучшить восстанавливающие свойства биологического лечения с помощью PRP за счет сокращения количества локальных факторов SASP. Находки относительно действия PRP на старение клеток впечатляют, но это лишь начало, поэтому на данный момент никаких рекомендаций давать не возьмемся.
ПЕРСПЕКТИВЫ И ВЫВОДЫ
Технологические достижения в области разработок аппаратуры для производства PRP и методов приготовления препарата позволили получить многообещающие клинические результаты, хотя окончательной ясности относительно связи разных составов PRP и биологических свойств готовых продуктов пока не достигнуто. Более того, и весь спектр применения PRP еще предстоит оценить. До недавнего времени PRP существовала на рынке как аутологичный продукт крови, дающий врачам возможность применять аутологичные тромбоцитарные факторы роста для лечения определенных патологий и нарушений. Изначально часто упоминаемый единственный критерий успешного применения PRP — концентрация тромбоцитов в готовом препарате выше, чем в цельной крови. К счастью, сегодня специалисты лучше понимают, как действует PRP.
Однако стандартизация и классификация методов изготовления препарата PRP пока далеки от идеала. Соответственно, нет пока и консенсуса относительно биологического состава PRP, хотя большинство публикаций сходится во мнении о эффективной концентрации тромбоцитов, необходимой для поддержания процесса (нео)ангиогенеза. Важным фактором благоприятного или неблагоприятного действия PRP также служит присутствие в ее составе лейкоцитов.
Чтобы определить весь потенциал и, следовательно, терапевтическое действие PRP в разных клинических ситуациях, потребуются достаточно обстоятельные и детально документированные клинические исследования.



 Сайт может содержать материалы, предназначенные для лиц старше 18 лет
Сайт может содержать материалы, предназначенные для лиц старше 18 лет
